
aparición de pequeñas lesiones perladas en la piel. La infección no produce síntomas ni afecta a órganos internos, desapareciendo por si sola después de varios meses. Suele afectar a niños, aunque también los adultos pueden contraer la enfermedad.
Produce erupciones en forma de múltiples pápulas umbilicadas.
Esta enfermedad viral benigna y autolimitada es muy común y está confinada a la piel y a membranas mucosas.
Aunque producida por un poxvirus, la forma de contagio y la clínica se parece más a una verruga.
La infección tiene una alta incidencia en todo el mundo (2-8%), y ha sido considerada tradicionalmente como una enfermedad pediátrica, aunque aparece también en adultos sexualmente activos y en inmunodeprimidos.
Los pacientes atópicos pueden ser especialmente susceptibles, debido a la debilidad de la barrera cutánea, al deterioro de la inmunidad celular y a que el prurito asociado puede facilitar la autoinoculación de las lesiones. También se ha observado un aumento de incidencia en climas cálidos y mayor prevalencia en varones.
La transmisión requiere contacto directo con huéspedes infectados o con fómites contaminados. Suele afectar a niños que se bañan en piscinas. Las lesiones pueden extenderse por autoinoculación, por ejemplo, al rascarse, y pueden sobreinfectarse.
CAUSAS
Se trata de una infección por un virus denominado Molluscum contagiosum. La infección se contagia por:
- Contacto directo con una persona infectada. Por ejemplo, al jugar, al tocarse o después de relaciones sexuales. En este último caso las lesiones suelen situarse en la región genital.
- A través del contacto con objetos intermedios, como por ejemplo las toallas, la ropa o los juguetes.
Se afectan más las personas con dermatitis atópica o con cualquier otra lesión de la piel. Desde que se produce el contagio hasta que se desarrolla la enfermedad (periodo de incubación) suelen transcurrir entre 2 y 8 semanas, aunque a veces pueden transcurrir varios meses.
SÍNTOMAS
El Molluscum contagiosum produce una o varias lesiones de pequeño tamaño, de entre 2 y 5 mm de diámetro, elevadas, perladas, blanquecinas, rosas o del mismo color de la carne, con un pequeño hoyuelo en el centro. Pueden verse en cualquier parte del cuerpo como la cara, cuello, brazos, manos, etc. excepto en las palmas de las manos y en las plantas de los pies, y no suelen producir síntomas. En personas sin alteraciones en sus defensas las lesiones desaparecen por sí solas pasados unos meses, aunque en ocasiones pueden tardar incluso años. Las lesiones pueden ser más persistentes en personas con defensas bajas, como los pacientes con SIDA.

CARACTERÍSTICAS
Después de un período de incubación de entre 2 semanas y 6 meses aparecen unas lesiones, en promedio de 2 a 5 mm de diámetro, generalmente indoloras, nacaradas, papulares, lisas o umbilicadas. Clásicamente, presentan una depresión central cuyo núcleo puede producir material caseoso blanco. Muy raras veces causan prurito, eritema, dolor o infección bacteriana.

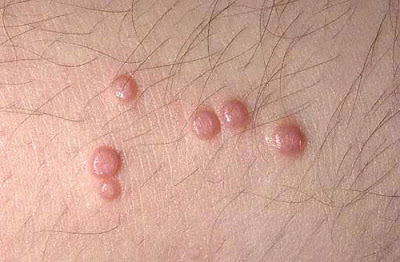
En inmunodeprimidos, por ejemplo en infecciones por VIH o en trasplantados en tratamiento inmunosupresor, las lesiones pueden ser más grandes y exuberantes (≥15 mm), aparecer en mayor número, en ocasiones más de 100, y las lesiones ser más resistente.
Hay más riesgo de sobreinfección bacteriana y eccematización. Por este motivo, las lesiones no desaparecerán de forma espontánea y deben ser tratadas. Si asientan alrededor de los párpados, puede aparecer conjuntivitis y queratitis.
DIAGNÓSTICO
Normalmente se basa en su característica apariencia clínica. Los pacientes muestran lesiones que pueden tener semanas o meses de evolución.
El contenido del centro de las lesiones puede examinarse con microscopio electrónico, bajo el cual se pueden observar las típicas partículas del poxvirus, o al microscopio óptico, bajo tinción con Giemsa, Wright, Gram o Papanicolaou, observándose grandes cuerpos de inclusión intracelulares, en forma de ladrillo.
El estudio histológico de las lesiones escindidas puede ayudar, en casos dudosos.
El virus no crece en los medios de cultivo.
TRATAMIENTO
La historia natural de este virus es la de la regresión espontánea de las lesiones entre 6 meses y 4 años. Por razones estéticas, y para evitar el aumento del número de lesiones por autoinoculación, se puede ofrecer tratamiento, o abstenerse si el paciente lo acepta, ya que el tratamiento de las lesiones no acorta el tiempo de resolución.
Debemos tener presente que pueden coexistir otras infecciones de transmisión sexual (ITS). En pacientes con lesiones faciales deberemos considerar la posibilidad de practicar serología de VIH.
- Recomendaciones generales:
- Higiene local. No compartir toallas o esponjas de baño. Evitar manipular las zonas afectadas.
- Evitar el rascado de las lesiones y los irritantes cutáneos.
- En niños pequeños, mantener las zonas afectadas cubiertas por ropa.
- En adolescentes y adultos, mantener normas de sexo seguro. No está claro si el uso de preservativos u otros métodos de barrera proporcionan una adecuada protección.
- Si existe prurito intenso, los antihistamínicos pueden ayudar a evitar el rascado y, por tanto, la autoinoculación.
- En pieles atópicas, un ciclo corto de corticoides tópicos puede ser de utilidad.
- En pacientes con infección por VIH, la introducción del tratamiento con las actuales pautas antirretrovirales debería resolver las lesiones.
- Actuación directa sobre las lesiones: Curetaje, láser o diatermia, bajo anestesia local o tópica, con pomadas de lidocaína
- Crioterapia: aplicar la punta dejando un halo de hielo alrededor de la lesión. Repetir tantas aplicaciones como sean necesarias.
- Exprimir el núcleo caseoso, manualmente o utilizando pinzas, o por punción.
- Se puede aplicar crema de podofilino o cantaridina como fórmula magistral
- Otros tratamientos tópicos que se han utilizado son: ácido salicílico, hidróxido potásico, tretinoína, algún antiviral y yodo.
- Estimulación de la respuesta inmune celular:
- El Imiquimod en crema 1-5%, 3 veces/semana, hasta 16 semanas. Lavar tras 6-10 horas de la aplicación. Estimula la inmunidad celular por modificación de los linfocitos T.
Tratamiento durante el embarazo y lactancia: solamente se contemplan como aceptables la crioterapia y los otros métodos puramente mecánicos de destrucción de las lesiones. No debe usarse la podofilino.
Tratamiento de las parejas sexuales: no hay evidencia que justifique buscar y tratar a los contactos, a menos que se diagnostique otra ITS concomitante en el paciente.
Tratamiento en pacientes inmunodeprimidos: se ha demostrado que molluscum contagiosum sigue siendo una causa importante de morbilidad en poblaciones con VIH. No existe recomendación para el tratamiento de molluscum en personas infectadas por VIH, excepto el inicio de tratamiento antirretroviral.
En resumen; la parte más importante del tratamiento son las medidas higiénicas y la prevención ¡
¿TIENES ALGUNA DUDA?
PREGUNTA EN FARMACIA ULM
By FRL
